Исследование проходимости маточных труб – одна из базовых диагностических процедур, проводимых для уточнения причин бесплодия, а также ряда заболеваний женской репродуктивной системы. Сегодня используются как инвазивные, так и неинвазивные методики, позволяющие врачу точно оценить текущее состояние маточных труб и определить тактику ведения пациентки.
Что такое проходимость маточных труб
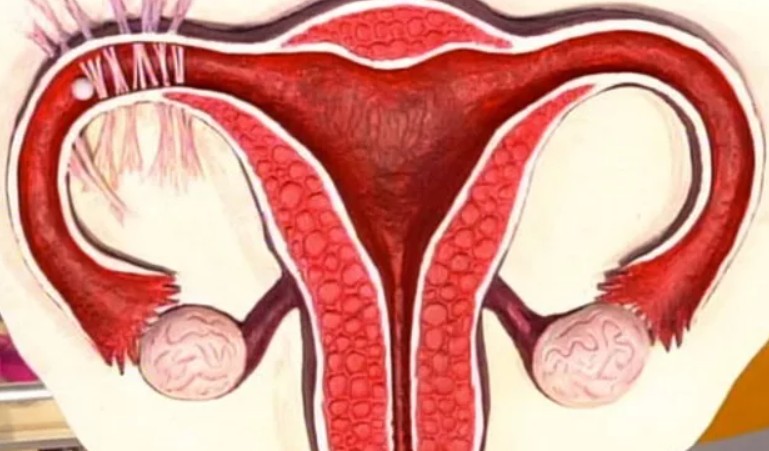
В норме маточные трубы полые и не имеют на всем своем протяжении препятствий. Непроходимость – патологическое состояние, характеризующееся частичным или полным перекрытием просвета с дальнейшей дисфункцией органа. Результатом становится невозможность продвижения половых клеток и, как следствие, отсутствие беременности у женщины.
Подобное состояние может быть спровоцировано рядом причин. Основные среди них:
- врожденные структурные изменения, в том числе недоразвитость труб;
- механические травмы репродуктивной системы;
- заболевания воспалительного характера;
- гидросальпинкс – скопление в просвете труб серозного выпота;
- ЗППП.
Риск спаечного процесса, лежащего в основе непроходимости фаллопиевых труб, повышается при частых медицинских манипуляциях – хирургических абортах методом кюретажа (выскабливания), многочисленных попытках ЭКО, контрацепции путем установки внутриматочной спирали.
На патологию могут указывать симптомы, в том числе:
- тяжесть в нижней части живота;
- болезненность при половом акте;
- обильные выделения;
- альгоменорея – болезненные менструации.
При этом сам менструальный цикл при непроходимости маточных труб не нарушается. Яичники функционируют без сбоев, яйцеклетки созревают, эндометрий регулярно нарастает, а затем отторгается стенками матки.
Показания для процедуры
Оценка проходимости фаллопиевых труб необходима при:
- Установлении причин бесплодия и исключения трубного фактора. Процедура назначается в комплексе с другими исследованиями, если беременность не наступает в течение 6-12 месяцев активной половой жизни без контрацепции.
- Подготовке к внутриматочной инсеминации. Процедура используется как альтернативный ЭКО метод лечения бесплодия.
- Проверке состояния репродуктивного здоровья после хирургического вмешательства. Актуально для женщин, перенесших внематочную беременность с прикреплением оплодотворенной яйцеклетки к стенке фаллопиевой трубы.
Проверка проходимости маточных труб – безопасное исследование, но в число рутинных оно не входит, а назначается строго по показаниям после осмотра у гинеколога или репродуктолога.
Как проверяют проходимость маточных труб: особенности методов
На выбор пациентки – три методики, отличающиеся техникой проведения. Какой способ наиболее информативен в каждой конкретной ситуации, решает врач.
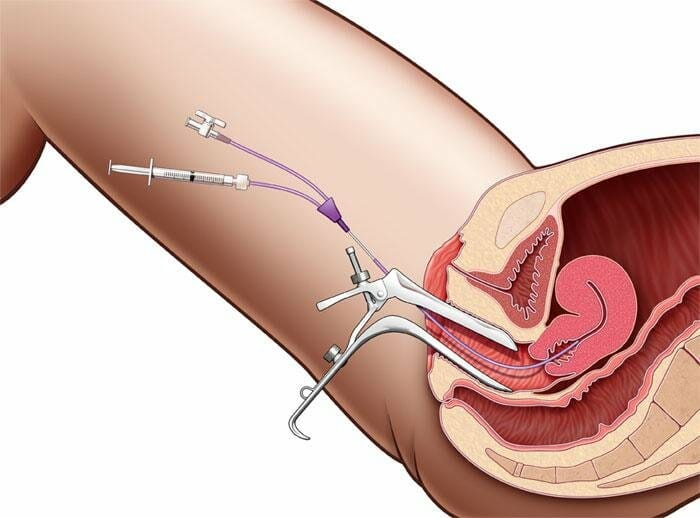
- Классическое рентгенографическое исследование. В ходе процедуры в полость матки через шейку с помощью тонкого катетера вводится контрастное йодсодержащее вещество. Далее выполняется ряд рентгеновских снимков. Наличие спаек в фаллопиевых трубах и степень их проходимости определяется по форме и наполненности раствором. Проверка труб занимает около 30 минут и, как правило, выполняется без анестезии. Рентгенографическое исследование считается высокоинформативным, но не назначается пациенткам с аллергией на йод.
- Ультразвуковая гистеросальпингоскопия. В отличие от УЗИ малого таза, является более точным методом оценки состояния фаллопиевых труб. Техника выполнения сходна с рентгенографической гистеросальпингографией, но заполнение полости органа осуществляется под ультразвуковым контролем. Диагноз «непроходимость маточных труб» подтверждается, если врач не обнаруживает жидкости в брюшной полости. Преимущества метода – полная безболезненность и отсутствие облучения. Сеанс занимает не более 15 минут.
- Диагностическая лапароскопия. Это малоинвазивный хирургический метод, обладающий максимальной точностью. Оперативное вмешательство проводится под общим наркозом и длится 40-50 минут. Врач рассекает кожу брюшной стенки в трех местах. Длина разрезов не превышает 1 см. Через проколы вводятся эндоскоп для контроля за ведением операции и инструменты. Лапароскопическое вмешательство позволяет увидеть патологические изменения, которые невозможно зафиксировать с помощью рентгена или УЗИ. При необходимости, диагностическую лапароскопию сочетают с лечебной. Врач рассекает спайки в фаллопиевых трубах, что повышает шансы на беременность естественным путем.
Подготовка к процедуре
Подготовительный этап зависит от выбранного метода. Если проходимость маточных труб оценивается путем ультразвуковой или рентгенографической диагностики, то подготовка включает четыре этапа:
- Сдачу анализов. В стандартный перечень входят мазок на флору, мазок на онкоцитологию, кровь на ВИЧ, сифилис, гепатиты.
- Контрацепцию барьерными методами для исключения беременности.
- Соблюдение диеты. За сутки желательно отказаться от любых продуктов, вызывающих повышенное газообразование в кишечнике. Это все бобовые, виноград, белокочанная капуста, молоко, сдоба.
- Снятие спазма гладкой мускулатуры (по назначению врача). Для устранения излишнего напряжения мышечных волокон можно принять любой спазмолитик.
Это важно. Гистеросальпингоскопия проводится с 7 по 13 день менструального цикла, когда кровянистые выделения полностью завершились, но овуляции еще не было.
Если пациентке рекомендована лапароскопическая диагностика, схема подготовительного этапа меняется. Перед обследованием необходимо:
- Сдать анализы: общий и биохимический анализ крови, анализ мочи, определение группы крови и резус-фактора, коагулограмму, скрининг на инфекции.
- Пройти ряд инструментальных исследований: флюорографию, ЭКГ, УЗИ органов малого таза.
- Получить консультацию терапевта, анестезиолога, других узких специалистов по показаниям.
Диета перед лапароскопической проверкой маточных труб подразумевает исключение тяжелой пищи и блюд, вызывающих вздутие. Операция проводится строго натощак.
Восстановительный период

На протяжении 2-3 дней после манипуляции возможны побочные эффекты, такие как:
- тянущие боли внизу живота;
- сукровичные влагалищные выделения;
- слабость и головокружение.
Все эти симптомы проходят самостоятельно и требуют лишь наблюдения. В клинику необходимо обратиться, если повышается температура или открывается обильное влагалищное кровотечение.
Для полного восстановления пациентке рекомендован половой и физический покой. Необходимо отказаться от посещения бани или сауны, нельзя принимать ванну. При болях можно пить согласованные с врачом спазмолитики.
Итоги процедуры
Если диагностика подтверждает непроходимость труб, женщине назначается лечение. Оно может быть консервативным – заключаться в приеме антибактериальных и противовоспалительных препаратов. Подобный подход актуален, если исследование подтвердило патологический процесс со скоплением экссудата и отеками.
В иных случаях необходимо оперативное вмешательство – рассечение спаек в ходе лапароскопии или тотальное удаление маточной трубы, проходимость которой восстановить невозможно.
После односторонней тубэктомии самостоятельная беременность возможна при условии, что яичник с противоположной стороны работает без сбоев. При двусторонней тубэктомии женщине, желающей забеременеть, показана процедура ЭКО.
Пройти проверку фаллопиевых труб можно на базе многопрофильной клиники «Профимедика». Прием ведут квалифицированные специалисты, которые после осмотра предложат безопасную методику обследования, а также окажут всестороннюю помощь в лечении бесплодия.
